子供の急性中耳炎Acute otitis media
子供の急性中耳炎
について
- 主な症状は、耳の痛み、耳の詰まった感じ、不機嫌、発熱などです
- 鼻やのどの炎症が、耳管を経由して生じることが一般的です
- 「痛みが無い=治った」ではありません。治るまでしっかり通院しましょう
鼻水、咳が出て数日後に
起こりやすい
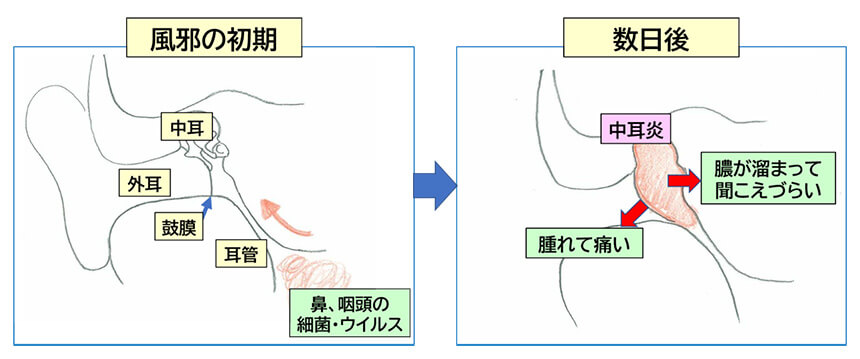
よく、「耳に水が入ったから中耳炎になった」と言われますが、ほとんどの急性中耳炎は、風邪によって鼻や咽頭で増えた細菌やウイルスが、耳管を通じて中耳に入ることで生じます。
「夜中に急に耳を痛がって泣き出した」という中耳炎のお子さんも、実はその前から鼻水や咳など、風邪の症状があるということがほとんどです。
耳自体が原因のことは
少ない
急性中耳炎は耳が原因ではなく、ほとんどは鼻、のどの炎症が原因ですから、鼻やのどの治療をしっかり行いましょう。また、風邪を引く機会を減らすことが大切です。さらに喫煙者が家庭内にいる場合、子供が副流煙を吸わないよう配慮すると良いかもしれません。
年齢が低いほど急性中耳炎を繰り返しやすい
急性中耳炎は年齢が低いほど繰り返しやすいことが知られています。
これは一般に低年齢ほど
- 耳管が太く・短いため中耳に細菌・ウイルスが侵入しやすいこと
- 免疫が未発達であること
夜中に急に痛がったら
夜中に「急に痛がって泣き出す」「高熱が出る」ことがある急性中耳炎。ビックリして救急車を呼んでしまいたくなるかもしれませんが、対処法を知っていると安心です。 小さなお子さんに鼻水、咳などの症状が現れたら、予め解熱鎮痛剤(アセトアミノフェンなど)を用意しておきましょう。 そして実際に耳を痛がったら、
- 解熱鎮痛剤を使用する
- 体(頭)を起こす(耳にかかる圧力を減らす)、抱っこなどして安心させる
- 痛がる側を冷たいタオルなどで冷やす

耳だれが出てきた
中耳の炎症によって鼓膜が破れると、耳だれ(膿)が出てくることがあります。
体内の菌量を減らす防衛反応の1つですから慌てて救急外来を探す必要はありません。ティッシュで見える箇所を拭き、翌日(休みあけ)耳鼻科を受診します。
急性中耳炎のほとんどは
細菌感染
風邪自体はウイルスのことが多く、ウイルスに抗生物質は効きません。
ただし子供の急性中耳炎の85-90%は細菌感染というデータがあります。このため、急性中耳炎の子供には、抗生物質を投与して治療することが一般的です。
「痛くない=治った」
ではない
急性中耳炎の痛みは数時間で治まることがほとんどですが、中耳炎はすぐには治らず、一部は痛くない「滲出性中耳炎」という疾患に移行します。
大人と違って子供は聞こえづらさを訴えないので、家族が滲出性中耳炎に気付かず、長期間そのままになっていることがあります。中耳炎が長引くと、鼓膜が薄くなったり、凹んだりと後遺症のリスクが高まります。
急性中耳炎と診断されたら、大丈夫と言われるまで耳鼻咽喉科へ通院するようにしましょう。

外耳炎Otitis externa
外耳炎について
- 主な症状は、耳の痛み、かゆみ、聞こえづらさ、耳だれなどです
- 傷ついた皮膚に細菌やカビが入り、炎症を起こすことで生じます
- 局所の処置、抗菌剤や鎮痛剤などで治療を行います
- 耳かきをしすぎると再発しやすく皮膚に変化すると考えられています
外耳炎のほとんどは、耳かきをしないことで防げる
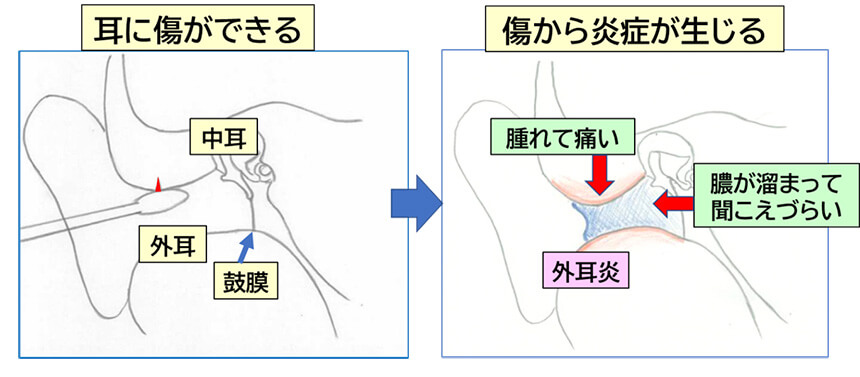
みなさんが耳掃除をしている箇所は「外耳」と呼ばれ、表面は皮膚で覆われています。誰の皮膚にも細菌や真菌(カビ)が存在していますが、健康な皮膚は弱酸性の皮脂膜があり、これがバリアとなって守られています。ところが耳かきをしすぎると皮脂膜が取れてしまい、菌やカビが繁殖しやすくなります。するとわずかな傷から炎症が生じて、外耳炎になります。
また、たとえ炎症がなくても、皮脂膜の無い皮膚はかゆみが生じやすくなります。「かゆいから耳かきをする」「耳かきするとさらにかゆくなる」という悪循環を繰り返すうちに、外耳炎のリスクが高まります。
繰り返しやすい・反対の耳にうつりやすい
「お風呂で耳に水が入ったから…」「耳がかゆいから…」「つい癖で…」など理由は異なるものの、外耳炎の患者さんの多くはよく耳かきをしています。長期間にわたり毎日のように耳かきをしていると、皮膚の性質が変化して、なかなか元に戻りません。
弱くなった皮膚はせっかく一度良くなっても、「つい…」耳かきをしてしまうだけで、すぐに外耳炎を繰り返してしまいます。
また片耳に外耳炎が起きた場合、菌が多く付いた耳かき・綿棒でそのまま反対の耳を触るので、反対の耳も外耳炎が起きやすくなります。
外耳炎の治療
-
:急性期・寛解期共通の治療
外耳炎治療の基本は、「耳かきをしないこと」「涼しく・風通し良く」
耳だれが出ている場合、ティッシュで外耳の入り口をぬぐいます。耳だれが多い場合は使い捨ての清潔な綿棒で拭っても良いのですが、膿を吸い取るだけにして患部をこすらないようにします。
耳だれが出るのが面倒だとして綿球などで栓をする人がいますが、栓をすると耳の中が温かく湿度が高い環境となり、細菌・カビが繁殖しやすくなって逆効果です。部屋は涼しくし、髪の毛は耳にかからないようにします。寝るときも耳栓はせず、枕にタオルを敷いて汚れないよう配慮します。
- :急性期は炎症の場所・程度・菌の種類に応じて
ほとんどの外耳炎は局所製剤(軟膏や点耳液)だけで治療が可能です。炎症が耳の入り口に近ければ軟膏を、耳の奥であれば点耳液を使います。
毛穴から皮膚の深いところまで炎症が進んだ場合や、痛みが強く、発熱を伴うような重症の外耳炎の場合、内服(点滴)の抗生物質や鎮痛剤を併用します。
外耳炎の原因は細菌だけでなく、真菌(カビ)のこともあります。真菌の場合、症状が激しく治りづらいことが多いので、より慎重な対応が必要です。患部をなるべくきれいにした上で、週に1~3回程度抗真菌剤軟膏を塗布します。この処置は自分で行うことは難しいので、耳鼻科を受診して行うのが一般的です。 - :落ち着いたら、再発予防の徹底を
外耳炎は繰り返しやすいので、再発予防が重要です。耳かきをしないことが最も大切ですが、耳の中が蒸れないよう、風通し良く過ごすことも重要です。補聴器は不要時には外し、イヤホンのし過ぎにも注意します。
耳鳴(みみなり・じめい)
についてTinnitus
治療の特徴
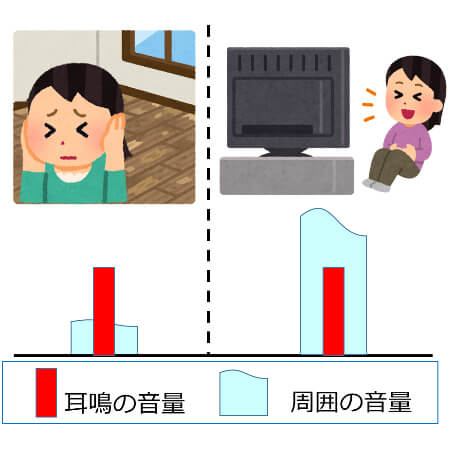
- 耳鳴は静かな場所・疲れ・イライラ・不眠・緊張等で悪化します。
- 治療のゴールは「ゼロにする」ではなく、「気にならなくなる」ことです。
- 耳鳴を正しく理解し、楽しく過ごすことが治療の秘訣です。
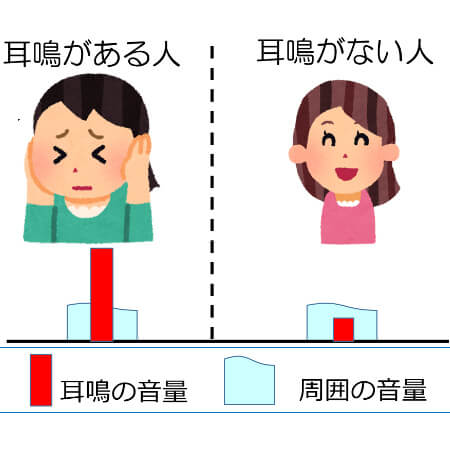
耳鳴は健康な人にもある
耳鳴は脳から発生する電気信号と考えられています。 普段は耳鳴が聞こえない人でも、雑音が全くない静かな部屋では耳鳴が聞こえます。 但し耳鳴の音が非常に小さく、周囲のわずかな雑音でかき消されるため、普段は耳鳴を感じません。
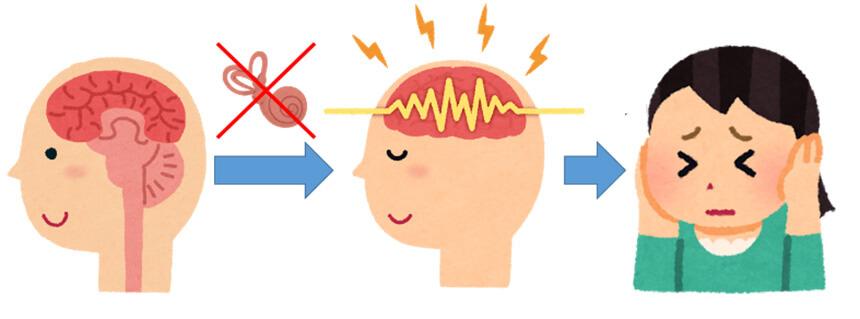
原因の多くは難聴とストレス
難聴になると、今まで脳へ伝えられていた音の刺激が少なくなります。その結果、脳の機能が変化し、耳鳴の信号が大きくなるために耳鳴が聞こえるようになると考えられています。※(※諸説あります。)耳鳴がある人のほとんどを難聴と認めますが、逆に難聴があれば必ず耳鳴が起こる訳ではありません。耳鳴の原因として最も多いのが加齢性難聴です。
聞こえの神経は若い頃から加齢変化が始まるとされており、「私は耳鳴がひどいが、会話には不自由していない!」という方に聴力検査を行うと、会話する音域(周波数)の聞こえは正常でも、会話域より高い(または低い)音域が難聴であることは少なくありません。
またストレスは脳を興奮させ、耳鳴の信号を大きくしますので、ストレスが溜まると耳鳴が大きくなります。
脳の検査は必要?
聞こえは変わらないけど両耳で高い音の耳鳴が始まった」場合、ほとんどは加齢性難聴が原因ですから、急いで脳の検査を行う必要はありません。
耳鳴と同時に急に聞こえなくなる病気(突発性難聴など)や、心臓の鼓動に併せてリズミカルに聞こえる耳鳴(拍動性耳鳴)、発作的に数秒だけ「バチバチッ」と電気が走るような耳鳴(神経血管圧迫症候群)、目や口を動かす度に起こる耳鳴(筋性耳鳴)の場合は、別の病気の可能性もあるので専門の医師に相談してください。
耳鳴の治療
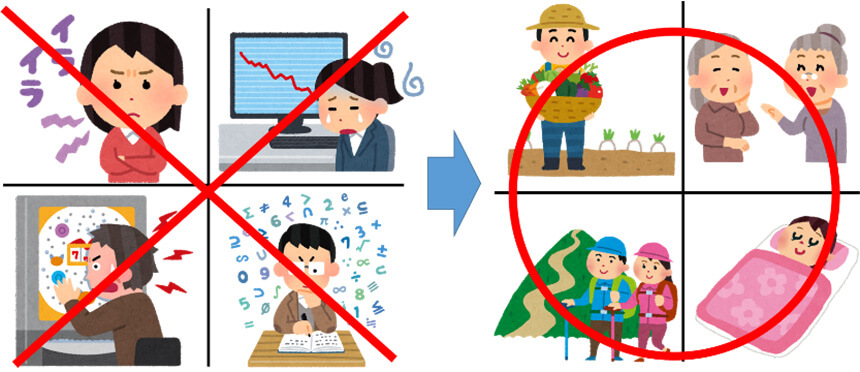
静かな所だと耳鳴が辛いのに、仲の良い友達と話している時や面白いテレビ番組を見ている時は耳鳴が無い、もしくは軽くなることがあります。これは、
- 音で耳鳴がかき消された(音響療法の効果)
- 他のことに集中して気にならなくなった(心理療法の効果)
と2つの効果が働くためと考えられます。
①音響療法
音を聞くことで耳鳴りを目立たなくするとともに、音の刺激により脳の興奮を抑える治療法です。
ⅰ)聞こえが正常~軽度難聴の場合
音源は、テレビ・インターネット・ラジオ・音楽など何でも構いませんが、「怖い」「不安」「緊張する」内容は脳が興奮するので避けます。また就寝前はテレビなど見るものは避け、落ち着く内容で音量は控えめにするなどの配慮をします。
ⅱ)中等度以上の難聴がある場合
補聴器を装用し、以前のように音刺激を脳へ伝えることで、脳の興奮を抑えます。補聴器を付けた当初はうるさく聞こえるかもしれませんが、徐々に脳が慣れてきます。

②心理療法
脳の興奮を抑える治療法です。睡眠時間が少なかったり、イライラ、疲れ、不安があると脳が興奮し、耳鳴が大きくなって余計眠れない悪循環に陥ります。
充分に睡眠時間を確保し、自分に合った気晴らし(楽しくなる内容が〇。株やギャンブルなどイライラするのは×)を週に数回行います。必要であれば精神科・心療内科に適宜紹介いたします。
③薬物治療※
循環改善剤、ビタミン剤、漢方などを用いますが、必ず効果がある薬はありません。1~2か月後に効果を判定し、継続するか医師と相談します。
(※当クリニックでは原則として入眠剤・安定剤は処方しておりません)
突発性難聴Sudden deafness
突発性難聴
(急性感音難聴)
について
- 突発性難聴は原因不明の一側高度難聴と定義され、急性感音難聴の半数を占めます。
- 当初突発性難聴と診断されても、原因が判明した場合は診断名が変わります。
- 早期治療が推奨されています。
- 早期治療例の神経予後は、治癒・回復・不変が各1/3ずつ程度とされています。
突発性難聴とは
急性感音難聴は、文字通り急激に発症する感音難聴(聞こえの神経の難聴)の総称であり、そのなかで原因が不明なものを突発性難聴と呼びます。激しいめまいを伴うことがあります。ほぼ一側に生じますが、まれに両側に発症することがあります。
原因
原因不明ですが、炎症(ウイルス感染など)、血流障害などが推測されています。
診断
問診で難聴の誘因(きっかけ)やめまいの有無、過去に耳の病気をしたことがあるか、さらに持病の有無について確認を行います。次に聴力検査や平衡機能検査を行い、必要に応じ検査を追加します。
突発性難聴の診断は除外診断と呼ばれる方法で行われます。すなわち難聴・めまいをきたす明らかな誘因がなく、検査によっても明らかな原因を指摘できない場合、突発性難聴と診断します。ただし最初から全ての検査は出来ませんし、あとから病状が変化することもあります。当初突発性難聴と診断されたのに、(後日原因が判明して)診断名が変わることがあるのはそのためです。
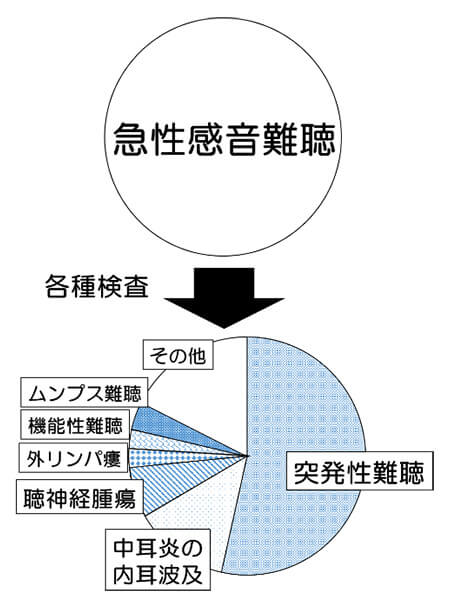
主な鑑別疾患
- 聴神経腫瘍:聴神経から発生する主に良性の腫瘍です。時に急性の難聴で発症し、突発性難聴と似た経過を示すことがあります。MRI検査で診断します。
- メニエール病:難聴、めまいを繰り返す疾患です。1回目の発作の場合、突発性難聴との鑑別は困難です。難聴の多くは軽度で、低音域中心の障害です。
- 外リンパ瘻:外力により内耳窓が破れることで発症します。強い鼻かみ、頭部打撲、耳かきで傷つけた後などに難聴・めまいが生じた場合、医師に伝えてください。
治療
突発性難聴は原因不明の症候群(いろいろな病気の集まり)であることに加え、治療が難しい神経の病気であることから、明らかな効果を示す治療法は見つかっておりません。現在、推定されている原因(炎症、血流障害)に効果を示すと思われる薬剤を用いて治療を行うことが一般的です。
聴力改善は発症早期に多く認められ、発症からかなり経過している場合(概ね1か月程度)、治療効果はあまり期待できません。そのため一刻を争うほどではありませんが、急に聞こえが悪くなった場合は早めに耳鼻咽喉科を受診することをお勧めします。またすぐ受診したとしても、全ての患者さんに同じ治療ができるとは限りません。年齢や持病、体調に合った治療法を医師と相談しましょう。

良く用いられる薬剤
- 副腎皮質ステロイド
- 血管拡張剤
- 代謝賦活剤
- ビタミン剤
その他に行うことがある治療法(当クリニックでは行っておりません)
- 星状神経節ブロック (首にある交感神経節に注射orレーザー照射を行う)
- 内耳窓閉鎖術(急性感音難聴の中で、外リンパ瘻が強く疑われる症例)
予後
神経の病気であり、必ず治るわけではありません。
早期に治療を開始した場合、
- 治癒(難聴がほぼ完全に治ること)
- 回復(難聴がある程度治ること)
- 不変(難聴がほとんど変わらないこと)
聞こえと補聴器Hearing aid
聞こえ・補聴器について
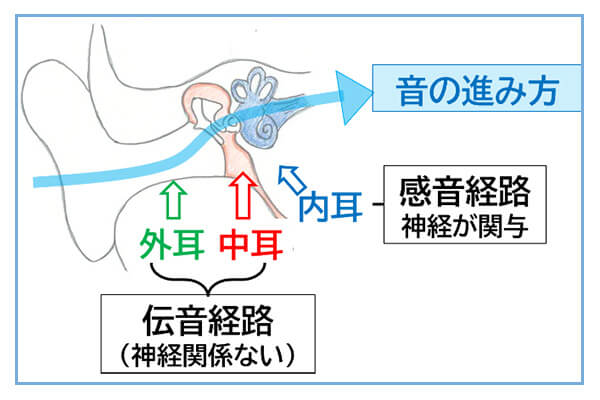
- 音は外耳から中耳・内耳を経て、脳へ伝えられます
- 難聴には伝音難聴と感音難聴があり、それぞれ特徴が異なります
- 補聴器には「慣れ」が必要です。根気強く使い続けましょう
- 補聴器をうまく使うには、難聴者だけでなく周囲の理解・配慮が大切です
- 聞こえは徐々に変化するため、定期的なチェックを行いましょう
音の伝わり方
右図のように音は外耳・中耳を伝わり、内耳の神経で電気信号に変換されて脳へ伝えられます。この過程のいずれかに障害が起こると聞こえづらさ(難聴)が生じます。
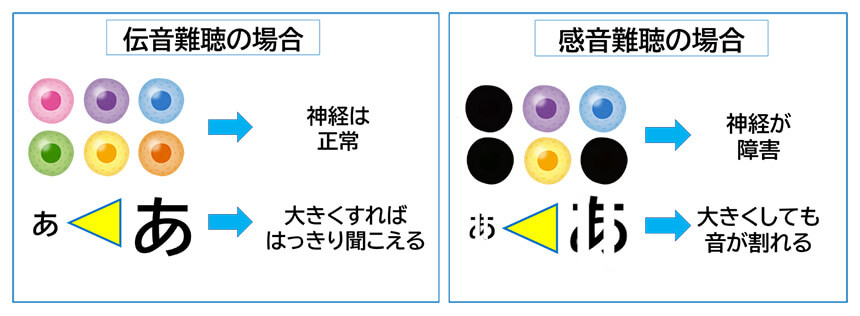
伝音難聴と感音難聴の違い
伝音難聴は外耳~中耳までの障害で起こる難聴です。音信号がうまく伝わらないだけで、内耳の神経細胞は正常ですから、下図左のように音を大きくしてあげれば、はっきり聞き取れます。これに対し感音難聴は神経細胞がダメージを受けるので、下図右のように言葉をきれいに受け止めることができず、割れたような感じになります。このため音を大きくしても割れたままなので、「音は聞こえるけど、何を言っているのか分からない」といった明瞭度の低下が起こります。また残った神経が過敏になって音が響く聴覚過敏が生じることもあります。
気になったら聴力検査を受けましょう
加齢性難聴はゆっくり進むため、自分で難聴に気が付かない方が多くいます。難聴の種類や聞こえづらい周波数まで自分では分かりませんので、家族・知人に指摘されたり、気になった方は耳鼻科での聴力検査をお勧めします。
補聴器を付ける目安は「40-45dB」
補聴器を付け始める目安は、聴力検査の結果で会話域(500Hzから2kHzの周波数)の聴力が両側とも40-45dB以上の人です。もちろん仕事や趣味などで不便を感じている場合は、上記より難聴が軽くても適応となります。
補聴器は「聞こえが良い方の耳」もしくは「両耳」に
聞こえ方に極端に差が無い場合は両耳装用がお勧めです。両耳に着けると言葉がよりはっきり聞き取れるメリットがあります。また両耳装用は音の方向感(どこから出ているか)が分かるので、複数の人と話す場合や、後ろから車が来た時などに役立ちます。
片耳に装用する場合、例外を除いて聞こえの良い耳に装用します。よく「右耳の聞こえが悪いから、同じ右耳に補聴器を入れようかな?」と言う方がいますが、あまりうまくいきません。良い耳が普通に聞こえるなら補聴器は不要ですし、悪い耳は神経の障害が強いことが多いので、音が割れやすく・響きやすくなります。
補聴器は適切な調整と慣れが必要
自分にあったタイプの補聴器を購入し、適切な音量に調整することが大切ですが、通販で買った補聴器はこの作業がうまくできません。アフターケアのしっかりした耳鼻科の補聴器外来、補聴器店で購入することをお勧めします。
もう1つ大事なのが、「脳を慣らす」ことです。補聴器は始めた日から快適に使える人はいません。最初は「うるさい・響く」と感じるかもしれませんが、使い続けていると脳が慣れてきて、少し大きな音を入れても大丈夫なようになります。この作業を定期的に繰り返すことで補聴器の効果を実感することができます。

周囲の理解・配慮が大切
難聴者に対して必要以上に大きな声で話したり、早口でまくしたてる人がいますが、大きすぎる音は響いて却ってわずらわしく、早口では理解できません。
「近づいて」「ゆっくり」「はっきり」「区切って」話すと理解しやすくなります。
定期的な診察を
聞こえは徐々に変化していきます。気が付かないうちに聞こえがずいぶん悪くなっていたということもあり得ますから、聞こえに不安のある方は定期的に診察を受け、自分の聞こえの変化を知っておくことが大切です。
その他の疾患Other diseases
末梢性顔面神経麻痺
(頻度の多いベル麻痺・
ハント症候群)
について
- ベル麻痺とハント症候群が原因のほとんどを占めます
- 最初の約1週間は麻痺が進行し、その後徐々に改善するのが一般的です
- 患者ごとに適切な初期治療を行うことが大切です
- 重症例では、麻痺の改善と病的共同運動を減らすことを目標にします
顔面神経麻痺の原因
頻度の多いベル麻痺とハント症候群について
- ベル麻痺
原因・誘因がなく、顔面神経麻痺以外に異常を認めないものを指します。末梢性顔面神経麻痺の中で頻度が最も多く(約60%)、その80%以上が治癒しますが、一部の重症例では麻痺が残ることがあります。 - ハント症候群
水ぼうそうウイルスの再活性化(帯状疱疹)によって生じます。顔面神経麻痺の他、耳周囲痛、皮疹、難聴、耳鳴、めまい等の症状・所見があればハント症候群と診断します。但し、これらの症状は最初から出現するとは限りません。発症初期にベル麻痺と診断され、後日、別の症状が出てハント症候群と分かることがあります。ハント症候群の頻度は約15%と少なく、治癒率はベル麻痺よりやや悪い(60-70%)とされています。
経過
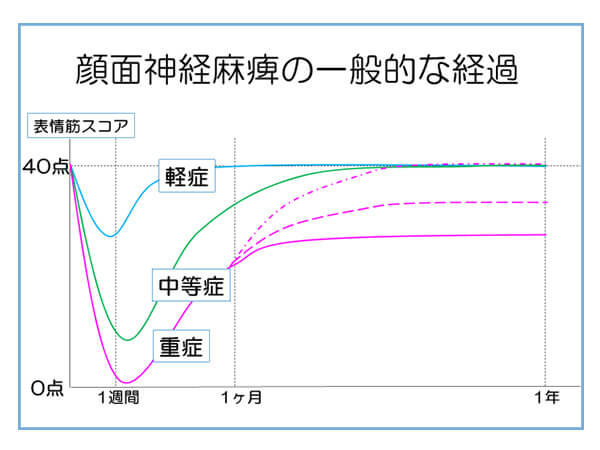
軽症例では1週間以内に麻痺が改善し始め、1か月以内に治癒する人もいます(右図)。
一方で、重症例では
- 麻痺の残存
- 病的共同運動(後述)
病的共同運動とは
神経が回復する過程で、目を動かす神経の一部が口に行ったり、逆に口を動かす神経の一部が目に行く過誤支配(神経の掛け違え)が生じることにより、目を閉じるときに口が動いたり、口を動かすときにまぶたが閉じてしまうことです。
治療
一刻を争う必要はありませんが、治療の原則は早期治療です。主に薬剤を用いて治療を行いますが、治療前に麻痺の程度をスコア化し、重症度の評価を行います。何故なら重症度によって麻痺の予後がほぼ推測できること、同じ病気でも重症度によって治療を変える必要があるからです。また、治療を安全に使うため、予め患者さんの持病や治療薬の確認も必要です。さらに患者の希望を考慮して治療方針を決定します。
Ⅰ)薬剤(これらの薬剤は全ての顔面神経麻痺患者に用いるとは限りません)
- ステロイド※1 :炎症や浮腫を軽減させるために使用します
- 抗ウイルス剤※2:水痘・帯状疱疹ウイルスの治療薬として使用します
- ビタミン剤 :末梢神経の回復を目的として使用します
- 循環改善剤 :循環改善を目的として使用します
- 高用量のステロイド治療は最もエビデンスの高い治療法であり、一定以上の重症度の方全てに推奨される薬剤です。投与期間は約2週間であり慢性的な副作用はありませんが、血糖上昇、血圧上昇、不眠、精神症状等の悪化に留意します。
- 発症早期(できれば発症3日以内が良いとされていますが、10日以内でも有効であったとする報告もあります)に使用することで効果を発揮する薬剤です。腎臓の機能が低下している方ではふらつき等の副作用が出ることがあるので、高齢者・腎機能低下患者・めまいによる脱水状態の患者では注意が必要です。
Ⅱ)リハビリ
重症例では、しばしば顔面神経麻痺の後遺症として病的共同運動(眼と口を動かすそれぞれの神経に掛け違いが生じる)が生じます。これは早く治ろうと無理に動かしたり、電気刺激、低周波治療を受けることで助長される可能性があります。無理に動かすのではなく、病的共同運動の発生に留意したリハビリを行います。
Ⅲ)手術・ボツリヌストキシン注射
ベル麻痺・ハント症候群における治療の第1選択はステロイドや抗ウイルス剤を中心とした薬物治療ですが、重症例の中で特に麻痺の程度が強い方は、手術(顔面神経減荷術)の適応を判断して頂く目的で他院を紹介させて頂くことがあります。
また、慢性期で病的共同運動が強く出る方には、ボツリヌストキシン(ボトックスⓇ)注射を行っている施設に適宜紹介いたします。
